Το καλοκαίρι είναι εποχή ξεκούρασης ανεμελιάς και ευκαιρίας για επαφή με τη φύση. Υπάρχουν ωστόσο πολλές δερματολογικές παθήσεις που εμφανίζουν έξαρση ή εμφανίζονται με μεγαλύτερη συχνότητα τους καλοκαιρινούς μήνες.
Ο ήλιος είναι η αιτία για πολλές από αυτές. Είναι σε όλους γνωστό ότι η υπερβολική έκθεση στον ήλιο προκαλεί έγκαυμα στο ανθρώπινο δέρμα. Η σοβαρότητα του εγκαύματος είναι συνάρτηση πολλών παραμέτρων όπως ο τύπος του δέρματος (οι ανοιχτόχρωμοι κινδυνεύουν περισσότερο από τους σκούρους φωτοτύπους), η διάρκεια έκθεσης, η ώρα της ημέρας και η εποχή, το υψόμετρο, η αντανάκλαση, η προστασία με αντιηλιακά ή ρουχισμό.

Το ηλιακό έγκαυμα οφείλεται στη δράση της UVA αλλά κυρίως της UVB ακτινοβολίας που είναι η κύρια ερυθηματογόνος ακτινοβολία και ευθύνεται για την πρόκλησή του. Τα περισσότερα αντιηλιακά ακόμα και αν εφαρμόζονται σωστά (μεγάλη ποσότητα, τακτική επανάληψη) δεν προσφέρουν εξίσου αποτελεσματική προστασία για τη UVA όσο για τη UVB ακτινοβολία, με αποτέλεσμα το έγκαυμα να προκαλείται παρά τη χρήση αντιηλιακού, λόγω της υπερβολικής UVA.
Κλινικά το έγκαυμα από τη UVB εμφανίζεται 12-24 ώρες μετά την έκθεση αλλά εάν αυτή είναι υπερβολική, εμφανίζεται πολύ νωρίτερα. Παρατηρείται ερύθημα (κοκκίνισμα) στην πάσχουσα περιοχή, ευαισθησία ή πόνος στην αφή και σε κάποιες περιπτώσεις εμφανίζονται φυσαλίδες. Σε αυτή την περίπτωση μπορεί να υπάρχει οίδημα στα άκρα και το πρόσωπο, ενώ πυρετός, ταχυκαρδία ναυτία και υπόταση συνοδεύουν μεγάλης επιφάνειας και βαρύτητας εγκαύματα. Τα συμπτώματα διαρκούν δύο 2 24ωρα και μετά από 7 ημέρες ακολουθεί απολέπιση (ξεφλούδισμα) των εγκαυματικών επιφανειών. Στις περιοχές αυτές μπορεί αργότερα να εμφανιστούν κηλίδες, δυσχρωμίες, σπίλοι (ελιές) ενώ αυξάνεται η πιθανότητα καρκινογένεσης μελλοντικά.
Η αντιμετώπιση του ηλιακού εγκαύματος συνίσταται στην παραμονή σε δροσερό περιβάλλον, ελαφρά ρούχα και απόλυτη αποφυγή έκθεσης στον ήλιο, λήψη άφθονων υγρών και αναλγητικών για τον πόνο όπως ινδομεθακίνη. Ως τοπική φροντίδα συνιστάται για μεγάλες επιφάνειες η επάλειψη με σκευάσματα (μείγματα) περιέχοντα κορτιζόνη για την αντιμετώπιση της φλεγμονής και εντατική ενυδάτωση με μαλακτικά. Σε μικρή έκταση μπορεί να εφαρμοστούν απευθείας κορτιζονούχες κρέμες ή αλοιφές. Εάν υπάρχουν φυσαλίδες, συνιστάται ήπια αντισηψία (π. χ οκτενιδίνη) και αν διανοιχθούν, εφαρμογή τοπικών αντιβιοτικών αλοιφών (π. χ φουκιδικού οξέος). Εξυπακούεται ότι δεν θα πρέπει να γίνει περαιτέρω έκθεση στον ήλιο για αρκετές ημέρες.
Εκτός από το ηλιακό έγκαυμα, πάρα πολλές παθήσεις του δέρματος προκαλούνται από τον ήλιο, μακροπρόθεσμα ή άμεσα. Οι πιο γνωστές παθήσεις είναι τα καρκινώματα του δέρματος (επιθηλιώματα) που όμως δεν απειλούν συνήθως τη ζωή του πάσχοντα, καθώς και ο επιθετικός καρκίνος, το μελάνωμα. Προέρχονται όλοι οι καρκίνοι από τη χρόνια έκθεση στον ήλιο αλλά παίζουν ρόλο και πολλοί άλλοι παράγοντες (χρώμα δέρματος, κληρονομικότητα, είδος έκθεσης, ύπαρξη δυσπλαστικών σπίλων κ.α). Επίσης υπάρχουν και προκαρκινικές καταστάσεις που προκαλεί η χρόνια έκθεση στον ήλιο και λέγονται ακτινικές υπερκερατώσεις. Επίσης ο ήλιος προκαλεί ηλιακές φακές (πανάδες) καθώς και μέλασμα σε ορισμένα άτομα που είναι πολύ επίμονο και δύσκολο στη θεραπεία αισθητικό πρόβλημα. Επίσης είναι υπεύθυνος για φωτοαλλεργίες σε κάποια ευαίσθητα στον ήλιο άτομα. Τέλος η αλόγιστη ηλιοθεραπεία προκαλεί φωτογήρανση, μέσω καταστροφής του κολλαγόνου από την υπεριώδη ακτινοβολία με αποτέλεσμα πρόωρες ρυτίδες, δυσχρωμίες και χαλάρωση του δέρματος.
Ο ήλιος επιδεινώνει πολλές προυπάρχουσες δερματοπάθειες είτε λόγω ανοσοκαταστολής τοπικά, είτε μέσω άλλων μηχανισμών. Ο επιχείλιος έρπητας υποτροπιάζει μετά από πολύωρη έκθεση στον ήλιο. Οι πορφυρίες, η δερματομυοσίτιδα, η φυλλώδης πέμφιγα, η πελλάγρα (ένδεια νιασίνης), η νόσος Darier, η νόσος Hailey-Halley,η ροδόχρους ακμή, επιδεινώνονται με τον ήλιο. Η λεύκη είναι ένα νόσημα που επίσης απαιτεί ισχυρή αντιηλιακή προστασία των πασχουσών περιοχών καθώς μη έχοντας μελανίνη, καίγονται αμέσως. Τα φαρμακευτικά εξανθήματα φουντώνουν στον ήλιο ενώ και όσοι έχουν ευρυαγγείες πρέπει να αποφεύγουν την ηλιοθεραπεία διότι επιδεινώνονται.
Ειδικά για την καλοκαιρινή περίοδο οι ασθενείς με ακμή πρέπει να έχουν υπόψιν τους τα εξής: ο ήλιος και το θαλασσινό νερό βοηθούν τις περισσότερες φορές την ακμή αλλά η έκθεση στον ήλιο να γίνεται με μέτρο, διότι η υπερβολική έκθεση μπορεί να την επιδεινώσει. Η επιλογή του αντιηλιακού είναι σημαντική διότι πολλά αντιηλιακά που δεν είναι σχεδιασμένα για το ακνεϊκό ή λιπαρό δέρμα μπορεί να επιδεινώσουν ή και να προκαλέσουν. Το ίδιο ισχύει και για τα αντιηλιακά σώματος καθώς όσοι έχουν λιπαρό δέρμα καλό θα ήταν να αποφεύγουν τα αντιηλιακά με τη μορφή λαδιού για το σώμα.
Οι γυναίκες ειδικά θα πρέπει κατά τους θερινούς μήνες με αυξημένη εφίδρωση να επιλέξουν και ανάλαφρες μορφές μακιγιάζ για να μη μπλοκάρουν επιπλέον τους σμηγματογόνους αδένες.

Η αυξημένη υγρασία και θερμοκρασία το καλοκαίρι προδιαθέτουν σε μυκητιάσεις στα πέλματα και τα μεσοδακτύλια διαστήματα, σε πόδια που ιδρώνουν και δεν αερίζονται επαρκώς, για αυτό και η πάθηση αυτή ονομάζεται και πόδι αθλητή. Μπορεί να προσβληθούν τα μεσοδακτύλια διαστήματα, ειδικά όταν το διάστημα μεταξύ των δακτύλων είναι πολύ στενό, αλλά και όλο ή μέρος του πέλματος . Στα προσβεβλημένα από μύκητες μεσοδακτύλια το δέρμα είναι λευκωπό, μπορεί να έχει ρωγμές και γραμμώσεις, καθώς και απολέπιση. Τις περισσότερες φορές υπάρχει και κνησμός ή δυσοσμία, κυρίως σε μεγάλης έκτασης προσβολή. Ένα άλλο είδος μυκήτων εμφανίζεται κλινικά σαν ξεφλούδισμα του δέρματος τμήματος ή όλου του πέλματος με κοκκινίλα και έντονη φαγούρα ενώ δεν είναι σπάνια και η επιμόλυνση και από κοινά μικρόβια. Σε προχωρημένες μυκητιάσεις μπορεί να υπάρχει έντονη υπερκεράτωση καθώς και φυσαλιδοποίηση. Μπορεί να υπάρχει πόνος ακόμα και δυσκολία στη βάδιση σε εκτεταμένες περιπτώσεις. Η ταυτοποίηση του υπεύθυνου μύκητα γίνεται με καλλιέργεια από λέπια δέρματος της περιοχής και είναι απαραίτητη σε κάποιες περιπτώσεις που πρέπει να διαφοροδιαγνωστεί από άλλες παθήσεις των πελμάτων (π. χ έκζεμα, ψωρίαση κ. α).
Η θεραπεία γίνεται σε αρχόμενες καταστάσεις με τοπικά αντιμυκητιασικά σκευάσματα, ποδόλουτρα με αντισηπτικές ουσίες και συμβουλές για αντιμετώπιση των υποτροπών. Σε εκτεταμένες μυκητιάσεις μπορεί να χορηγηθούν και αντιμυκητιασικά χάπια σε συνδυασμό με τα τοπικά μέτρα. Πρέπει να τονιστεί ότι τα πέλματα πρέπει να στεγνώνουν καλά μετά το μπάνιο, να αλλάζονται συχνά οι κάλτσες, ειδικά μετά την άθληση και να χρησιμοποιούνται ειδικές προστατευτικές πούδρες από αυτούς των οποίων τα πόδια ιδρώνουν συχνά. Τα παπούτσια καλό είναι να μην είναι από συνθετικά υλικά και να αερίζονται επαρκώς.
Ένα άλλο πρόβλημα του δέρματος που συχνά εμφανίζεται το καλοκαίρι είναι η ποικιλόχρους πιτυρίαση. Οφείλεται σε ένα μύκητα, τη malassesia fur-fur, που σαπροφυτεί στο δέρμα και το τριχωτό της κεφαλής όλων μας και δε μεταδίδεται όπως λανθασμένα έχει επικρατήσει από την άμμο, από αντικείμενα ή τις πισίνες, παρά πολλαπλασιάζεται σε λιπαρά δέρματα λόγω εφίδρωσης και υψηλής θερμοκρασίας και συχνά υποτροπιάζει. Προκαλεί κηλίδες διαφορετικού χρώματος ανάλογα με το φωτότυπο του καθενός που έχουν ελαφρύ λέπι και εντοπίζονται στη ράχη, το άνω μέρος του θώρακα και των βραχιόνων. Αντιμετωπίζεται με αντιμυκητιασικά σαμπουάν, κρέμες ή σπρέι και σε εκτεταμένες περιπτώσεις ή συχνές υποτροπές με χάπια από το στόμα. Σημαντική είναι επίσης η συντήρηση της τοπικής θεραπείας 1-2 φορές ην εβδομάδα κατά τους θερινούς μήνες για πρόληψη των υποτροπών.
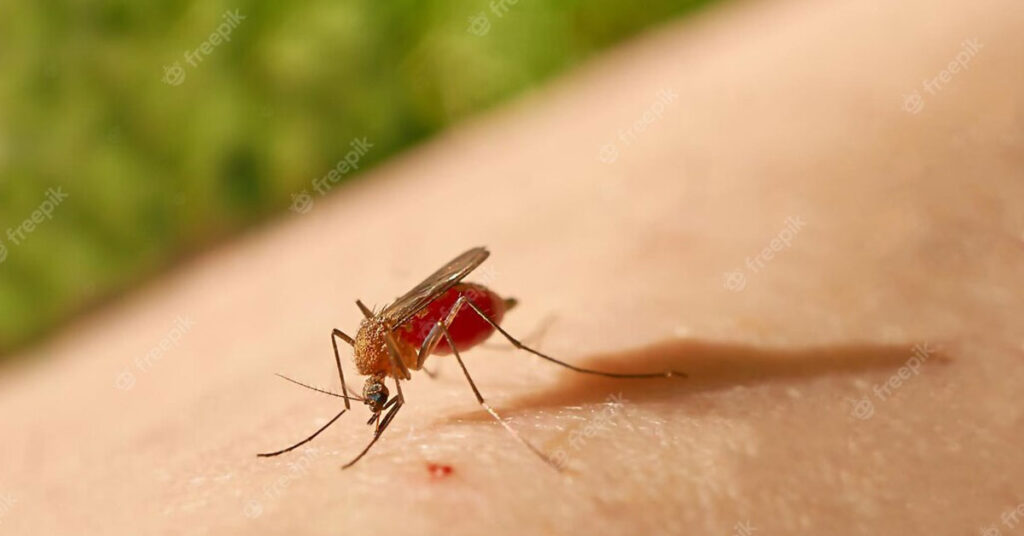
Ένα κοινό αλλά πολύ ενοχλητικό καλοκαιρινό πρόβλημα είναι τα τσιμπήματα εντόμων (κουνούπια, μέλισσες, σφήκες, μύγες) αλλά και μεδουσών. Τα πρώτα αντιμετωπίζονται με κρέμες που περιέχουν αντιβίωση και κορτιζόνη ενώ εάν ο κνησμός είναι επίμονος συνιστάται και αντιισταμινικό. Μέτρα εντομοαπώθησης πάντα βοηθούν και ειδικά όταν υπάρχουν βρέφη και μικρά παιδιά. Τα ίδια ισχύουν και για τις μέδουσες, όπου όμως προηγείται ο καθαρισμός του δέρματος από τα πλοκάμια με θαλασσινό νερό. Για να μη μείνουν σημάδια, να αποφεύγεται η ηλιοθεραπεία.
Το καλοκαίρι λόγω ζέστης είναι ευχάριστη η επαφή με το νερό και πολλοί προτιμούν τις πισίνες για μία ευχάριστη ανάπαυλα ή και άσκηση. Δυστυχώς όμως κάποιες ιογενείς λοιμώξεις του δέρματος (μυρμηγκιές, μολυσματική τέρμινθος)μεταδίδονται εύκολα από τις επιφάνειες (λακάκια, δάπεδο, λαβές) που έχουν έρθει σε επαφή με δέρμα πασχόντων από αυτές τις λοιμώξεις. Η χλωρίωση του νερού ή η χρήση άλλων καθαριστικών συστημάτων δεν προστατεύει πάντα.
Οι μυρμηγκιές οφείλονται στην προσβολή του δέρματος από κάποια στελέχη του ιού HPV(Human Papilloma Virus) δηλαδή του ιού των ανθρωπίνων θηλωμάτων. Σημειώνεται ότι κάποια άλλα στελέχη προκαλούν τα κονδυλώματα –συνήθως διαφορετικά από αυτά υπεύθυνα για τις μυρμηγκιές. Είναι λοιπόν οι μυρμηγκιές ένα κοινό και συχνά επίμονο νόσημα πού προσβάλλει τις παλάμες, τα πέλματα, το πρόσωπο αλλά και δυνητικά κάθε σημείο του δέρματος. Είναι πολύ συχνές στα παιδιά.
Οι μυρμηγκιές των πελμάτων οφείλονται κυρίως στο στέλεχος 1 ενώ των χεριών στο 2 και το 4. Οι ομαλές μυρμηγκιές με κύρια εντόπιση στο πρόσωπο οφείλονται στα στελέχη 3 και 10.
Οι μυρμηγκιές έχουν χρόνο επώασης 2-9 μήνες και παρουσιάζονται στα χέρια σαν ανώδυνες βλατίδες ενώ στα πέλματα προσομοιάζουν με υπερκερατώσεις που μπορεί να εκληφθούν από τον ασθενή ως τύλοι (κάλοι), οι οποίοι είναι έντονα επώδυνοι κατά τη βάδιση. Επίσης στην επιφάνεια των μυρμηγκιών, ιδίως εάν αφαιρεθεί το επιφανειακό στρώμα δέρματος παρατηρούνται μαύρα στίγματα που αντιστοιχούν σε θρομβωμένα αγγεία. Εάν αφεθούν χωρίς θεραπεία αυξάνονται σε μέγεθος και αριθμό.
Οι ομαλές μυρμηγκιές διαφέρουν ,διότι εμφανίζονται κυρίως στο πρόσωπο ως μικρές ανώδυνες βλατίδες, που, ιδιαίτερα στους άνδρες λόγω ξυρίσματος, εξαπλώνονται γρήγορα.
Γενικά οι μυρμηγκιές είναι νόσημα με απρόβλεπτη πορεία που εξαρτάται σημαντικά από την άμυνα του κάθε οργανισμού ενώ υπάρχουν και περιπτώσεις αυτοϊασης.
Θεραπευτικά χρησιμοποιούνται μέθοδοι καταστροφής του προσβεβλημένου από τον ιό δέρματος όπως η κρυοθεραπεία με υγρό άζωτο, η διαθερμοπηξία, η τοπική χρήση χημικών παραγόντων (ιμικουιμόδη, ποδοφυλοτοξίνη, 5-φθοριοουρακίλη, κερατολυτικά) η χρήση laser, η χειρουργική αφαίρεση και σε ορισμένες ειδικές περιπτώσεις η χρήση ρετινοειδών τοπικά (ομαλές μυρμηγκιές) ή συστηματικά σε μεγάλη προσβολή (μυμηκιώδης επιδερμοδυσπλασία). Μπορεί να απαιτηθούν αρκετές συνεδρίες για την εξάλειψη του προβλήματος.
Μολυσματική τέρμινθος
Η μολυσματική τέρμινθος είναι νόσος που επίσης οφείλεται σε ιό, ο οποίος ανήκει στους pox ιούς. Έχει χρόνο επώασης 2-7 εβδομάδες. Αποτελεί σεξουαλικώς μεταδιδόμενο νόσημα στους ενήλικες με κύρια εντόπιση το εφήβαιο και τα έξω γεννητικά όργανα. Μπορεί όμως να παρατηρηθούν και βλάβες τερμίνθου σε πρόσωπο, λαιμό και άλλες περιοχές (μηροί ,γλουτοί κλπ). Στα παιδιά δεν είναι σεξουαλικά μεταδιδόμενο το νόσημα και μεταδίδεται με στενή επαφή (π. χ παιχνίδι) από άλλα παιδιά και στη συνέχεια με αυτοενοφθαλμισμό (από την αρχική βλάβη δημιουργούνται νέες) .
Κλινικά οι βλάβες της τερμίνθου μοιάζουν με μικρές μαργαριταροειδείς βλατίδες μεγέθους 3-6 χιλιοστών, με ομφαλωτό κέντρο, που περιέχουν ένα παχύρευστο υλικό, το σωμάτιο της τερμίνθου. Τις περισσότερες φορές εκλαμβάνονται από τους ασθενείς ως θυλακικά στοιχεία (σπυράκια), τα οποία σταδιακά πολλαπλασιάζονται. Συνήθως παρατηρούνται 10-20 βλάβες, αλλά σε ανοσοκατεσταλμένα άτομα μπορεί να παρατηρηθούν πολύ περισσότερες. Η μολυσματική τέρμινθος είναι νόσημα που αυτοιάται μέσα σε μερικούς μήνες, ωστόσο θεραπεύουμε τις βλάβες για να περιορίσουμε την εξάπλωσή τους στο ίδιο ή άλλα άτομα.
Η θεραπεία συνίσταται σε αφαίρεση των βλαβών και σύνθλιψή τους με χειρουργική λαβίδα ή κοχλιάριο και στη συνέχεια εφαρμογής βάμματος ιωδίου . Άλλες μέθοδοι είναι η αντιμετώπιση των βλαβών με κρυοθεραπεία, με διαθερμοπηξία, με κρέμα ιμικουιμόδης, η με κυτταροστατικές ουσίες (ποδοφυλλίνη και ποδοφυλοτοξίνη).
Τέλος το καλοκαίρι, λόγω αυξημένης λίμπιντο είναι μία πολύ επικίνδυνη περίοδος για τη μετάδοση των σεξουαλικά μεταδιδόμενων νοσημάτων (έρπητας, κονδυλώματα, χλαμύδια, σύφιλη, βλενόρροια, μη γονοκοκκικές ουρηθρήτιδες, HIV).



